
每年在体检的时候,总会有个别朋友被告知肺里发现有个“阴影”或“小结节”,顿时个人乃至整个家庭的生活似乎都蒙上了一层阴影,茶饭不思、夜不能寐。但也有些人不以为然,对体检报告中的定期复查置若罔闻,等“小结节”长大变成了“肿块”,往往已错过最佳手术时机。那么应该怎么正确对待肺部结节呢?那么怎样看待这些偶然发现的肺内小结节病变?下一步又应该如何对待呢?

什么是肺小结节?
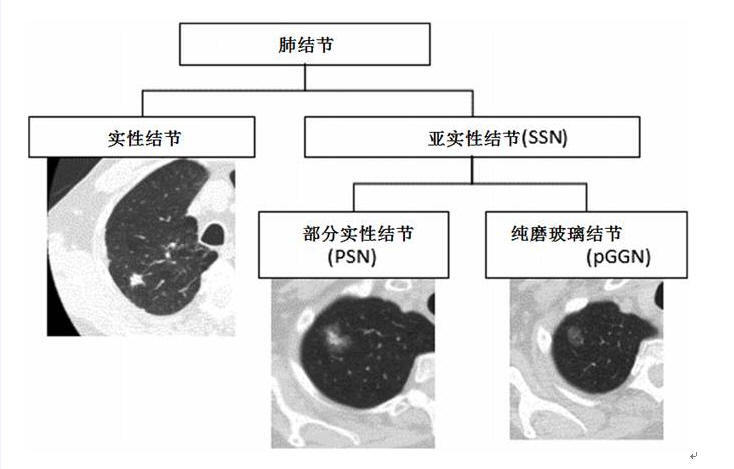
结节,只是影像学上的一个描述性名词,指的是病灶的大小,而不是病灶的性质。在影像检查中(如CT或胸片)发现类圆形的直径小于3cm的病灶通常描述为结节灶,当直径小于1cm时常被描述为“小结节”,而直径小于0.5cm时就被称为微小结节。肺内结节或小结节分为良性、恶性两种。常见的肺内良性结节或小结节包括球形肺炎、结核球、错构瘤良性、纤维增生等,癌前病变为不典型腺瘤样增生,恶性病变则有可能是原发性肺癌或肺内转移癌。当然部分良性病变长时间之后也可能转化为恶性。根据结节的密度不同,可以分为纯磨玻璃结节、部分实性磨玻璃结节和纯实性结节。在这三类结节中,恶性病变分别占18%、63%、7%。初次CT检查发现的肺部小结节,80%-90%都是良性病变,但却要高度重视,因为仍有一定比例的早期肺癌,定期检查必不可少。
为什么发现肺小结节的人越来越多?
肺部结节检出率越来越高的原因主要在于,过去肺部体检主要是拍X光片,但X片对于小于1厘米的结节难以发现。现在,越来越多的单位改做低剂量肺部CT,连2毫米以上的结节都能发现,所以检出率就高了。CT在肺内病变中的诊断优势非常明显,CT通过显示组织横断面及三维结构图像进行诊查,有效避免了肺与心脏、纵隔、横膈等组织的重叠,能发现肺尖、脊柱旁、靠近胸膜、心脏后方等部位胸片难以发现的病灶。另外,低剂量CT筛查所产生的射线剂量很低,对人体的影响极低,对高危人群来说是体检的首选方法。那哪些人群属于肺癌筛查的高危人群呢?一般来说,年龄50岁以上并至少合并以下一项危险因素:(1)吸烟≥400支*年,其中也包括曾经吸烟,但戒烟时间不足15年者;(2)被动吸烟者;(3)有职业暴露史(石棉、铍、铀、氡等接触者);(4)有恶性肿瘤病史或肺癌家族史;(5)有慢性阻塞性肺疾病(COPD)或弥漫性肺纤维化病史。
哪些肺部结节恶性可能性大?
肺内结节,不容忽视,但也不必惊慌。肺部小结节并非一定就是肺癌,恶性肿瘤远少于良性病变。医生一般根据结节大小、形态并结合你的年龄与吸烟状况来分析。通常以下情况肺癌的可能性大:年龄在55岁以上;有慢性肺部疾病史和家族史的患者;肺部小结节直径>1厘米;边缘有毛刺和分叶;内部密度不均匀表现为实性结节或者混杂性结节。需要注意的是,有吸烟史的人,是肺癌的高危人群,年数乘以每天吸烟的支数>400支*年的吸烟患者患肺癌的几率会明显增高。
发现肺部结节怎么办?
一旦发现了肺部结节,一定要找专科医生诊治,千万要避免三个误区:一是非常紧张,急着要切除。二是无法接受癌症可能,讳疾忌医或者存在侥幸心理,半年或一年后再来查,结果结节增大,甚至已有肿瘤转移,原本微创手术就能解决的问题,最后不得不面临化疗、放疗等治疗;三是病急乱投医,结果延误了最佳治疗时机。如果体检发现肺部有小结节,先不要担心,它不一定是癌;即使是癌,也不必恐慌,因为大多是极其早期的癌症,只要通过及时恰当的治疗,是完全可以痊愈的。医生会根据(放射科及专科医生经验更丰富)结节的生长方式、边缘形态、内部密度高低、周围血管结构等方面综合分析判断,而“定期复查”发现的结节生长速度、结构或边缘改变等都是重要的判断依据。当医生判断结节恶性可能性较小时,还是建议患者要定期检查胸部CT。5毫米以下的微结节每年复查一次,5至10毫米的小结节每三个月复查一次,随访三至五年。当医生判断为恶性可能性较大时,应早期进行干预治疗。
肺部小结节治疗方法
对于肺部小结节,一直缺乏既安全又经济的诊疗方案。一方面,肺内结节只有取得肿瘤标本进行病理学检查后才能明确病变的性质;另一方面,传统方法,如纤维支气管镜或经皮肿物穿刺等,受穿刺、取材、制片、染色等各种技术的影响,明确诊断的几率不高。更加积极的办法就是开胸探查,但手术的巨大创伤常令许多患者望而却步。另有一种办法就是定期复查,密切观察。但常有患者在观察过程中发现肿瘤增大或胸腔转移,错过了早期手术的宝贵机会。而且在随诊观察中的心理压力也是很多患者所无法承受的,甚至因此而出现抑郁症倾向的患者也不在少数。治疗方法包括传统开胸手术切除、胸腔镜手术切除和微创介入治疗。
CT引导下微创射频消融治疗肺结节
射频消融(radiofrequency ablation,RFA)是近年来发展起来的一种微创治疗实体肿瘤的技术,是指在影像引导下,将射频电极针穿刺至肿瘤靶心,利用高频率射频电流,发生高速震荡摩擦产热,局部温度达60~100℃,使肿瘤凝固性坏死,从而彻底毁损肿瘤。
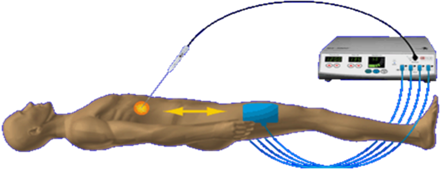
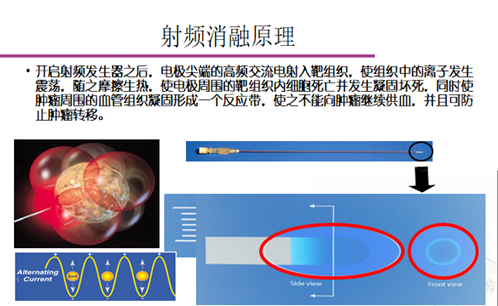
CT引导下射频消融治疗肺癌技术的优点是影像引导定位精确,肺组织中升温效率高,凝固区坏死彻底,对正常组织损伤很小,是对肺癌局部灭活的理想选择。已经恶变、癌前病变、不典型增生均可采用射频消融术。在结节较小时,射频消融的疗效与手术相当,不会复发。手术创伤小,只需要局部麻醉和术中镇痛,术后几乎无需镇痛,绝大多数患者术后没有疼痛。术后主要观察是否会存在气胸、出血等并发症,如果没有异常,术后1-2天出院,出院就可以恢复工作。创伤和风险要远低于传统或者腔镜手术。
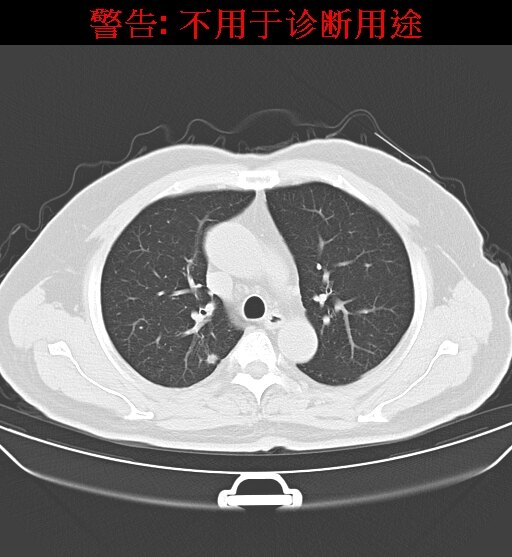
70岁老年男性患者,体积发现右肺上叶后段实性小结节,直径约8mm,边缘不规则,可见细小毛刺,随访观察体积较前增大,周围型肺癌可能性大,选择CT引导下微创射频治疗。
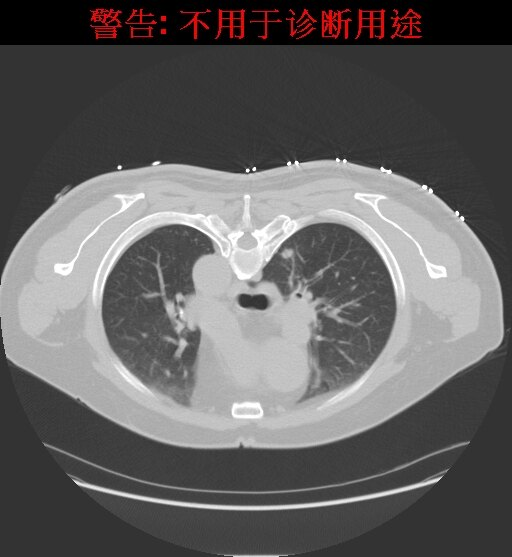
患者俯卧位,CT扫描定位肺小结节,规划穿刺路径,标记体表进针点并消毒,局部麻醉。
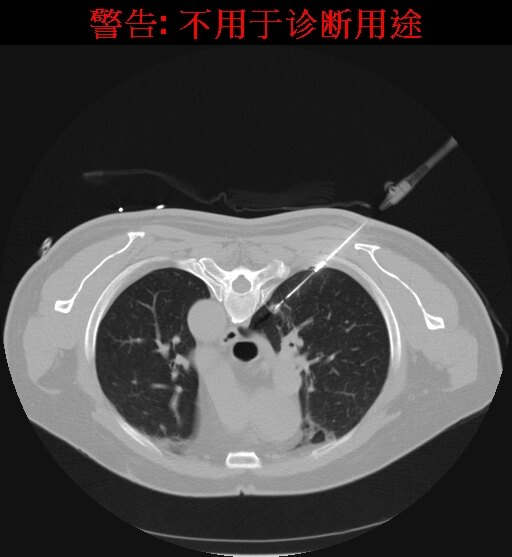
CT引导下精准穿刺将射频电极至于结节中央,设定消融直径15mm,设定消融温度90,治疗10分钟
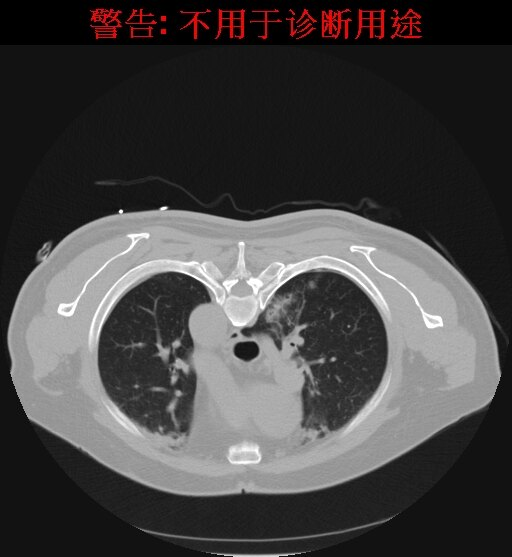
针道消融模式下拔出射频消融电极,结节周围可见晕征包绕,消融满意,无并发症。
术后随访
建议术后3,6,12月进行CT随访复查,之后每年做一次检查。对于肺结节患者无论是否做了消融都需要长期的随访观察,目前对于大多数40岁以上的成人体检也建议加入胸部低剂量CT平扫的内容。
*肺肿瘤消融的适应症和禁忌症
完全性消融
完全性消融是指通过热消融治疗,使肺部肿瘤组织完全坏死,有可能达到治愈效果并且能长期无瘤生存。
适应症:
① 原发性周围型肺癌:I期周围型早期非小细胞肺癌 (non-small cell lung cancer, NSCLC)(肿瘤最大 径≤3 cm,无淋巴结转移及远处转移),合并心肺功能差或高龄不能耐受手术切除;②I期周围型早期非小细胞肺癌拒绝行手术切除;③其它局部治疗复发后的单发病灶(如适型放疗后);④原发性肺癌术后或放疗后肺内单发转移;⑤多原发肺癌在一侧肺两叶或三叶,且肿瘤数量≤3个,肿瘤最大径≤3 cm,且无其他部位的转移病灶。
② 肺部转移瘤:某些生物学特征显示预后较好的肺内转移瘤(如肉瘤、肾癌、结直肠癌、乳腺癌、黑色素瘤和肝细胞癌)。如果原发病能够得到有效治疗,可进行肺转移瘤的消融治疗。单侧肺病灶数目≤ 3个(双侧肺≤ 5个),多发转移瘤最大肿瘤的最大直径≤ 3cm,单侧单发转移瘤的最大直径≤ 5cm,且无其他部位的转移。对于双侧肺肿瘤,不建议双侧同时进行消融治疗。
姑息性消融
姑息性消融的目的是指通过热消融,最大限度地诱导肿瘤凝固性坏死,达到减轻肿瘤负荷、缓解症状和改善患者生活质量的目的。其适应证可以较完全性消融适当放宽。
适应症:
① 原发性肺癌:肿瘤最大径>3cm,进行多点或多次治疗,或联合其他治疗方法;②原发性肺癌术后肺内孤立性复发;③周围型NSCLC放化疗或分子靶向药物治疗后肺部肿瘤进展或者复发;④周围型小细胞肺癌经过放化疗以后肿瘤进展或者复发;⑤合并恶性胸腔积液的周围型肺癌在胸膜活检固定术后;⑥肿瘤侵犯肋骨或胸椎椎体引起的难治性疼痛,对肿瘤局部骨侵犯处进行消融,可达到止痛效果。
② 肺部转移瘤:数量和大小超过治愈性消融标准者。
肺消融禁忌症
绝对禁忌症:
有严重出血倾向、血小板<50×109/L和不能纠正的凝血功能障碍者(凝血酶原时间>18s,凝血酶原活动度<40%)。抗凝治疗和/或抗血小板药物在消融前停用未超过5d-7d。
相对禁忌症:
1.有广泛肺外转移者,预期生存<3个月。
2.肝、肾、心、肺、脑功能严重不全者,严重贫血、脱水及营养代谢严重紊乱,无法在短期内纠正或改善者,严重全身感染、高热(>38.5℃)者。
3.严重的肺纤维化,尤其是药物性肺纤维化。
4.消融病灶同侧恶性胸腔积液没有很好控制者。
5.美国东部肿瘤协作组(Eastern Collaborative Oncology Group, ECOG)体力状态评分>3分。
6.心脏起搏器植入、金属物植入者不建议使用RFA消融,但可以使用MWA。

北京清华长庚医院APP
快速挂号