
脊柱和脊髓疾患同样是人类常见病和多发病之一。作为躯体的重要支架,脊柱的某些疾患,如骨折脱位、肿瘤或退行性脊椎病等,多可以影响到椎管内脊髓和神经根的功能;脊髓及其周围结构发生的肿瘤、创伤、感染、血管病等,更是直接威胁脊髓和神经根功能,轻者影响生活与劳动,重者终生瘫痪而失去生活能力甚至死亡。因此,脊柱和脊髓外科极应受到临床工作者的重视。如何保护和恢复损害的脊髓功能,如何使得瘫痪病人重新站起来,一直是世界各国神经外科研究的重要课题。我国神经外科医师前辈们,一直未停止对脊柱脊髓病变的探索。
脊柱神经外科脉络发展
王忠诚院士等前辈对脊髓髓内肿瘤临床诊疗进行了系统研究,开展了对髓内室管膜瘤、星形细胞瘤、血管母细胞瘤、海绵状血管瘤显微外科治疗,积累了宝贵的经验,制定了科学的手术规范。
与此同时,国内一些较大的神经外科中心陆续开展了颅颈交界区畸形病变的前后路减压与后路枕颈内固定技术,少数神经外科医师尝试在显微镜下进行颈椎病前路减压及其腰椎病后路减压等外科治疗技术,疗效明显优于传统技术。
随着我国经济不断发展,到欧美等发达国家学习脊柱外科先进技术与理念的神经外科医师逐年增加,他们更加清楚国际神经外科发展模式与自己的定位,回国后纷纷积极开展脊柱外科新技术,取得了一些进步,但因历史原因与国际先进水平尚存在很大差距。
中国医师协会神经外科医师分会——脊髓脊柱外科专家委员会和中华医学会神经外科分会——脊髓脊柱学组的成立也为神经外科医师发展脊柱神经外科技术交流与培训提供了良好的平台。神经外科医师正不断关注脊柱外科的发展,越来越多的神经外科医师开始重视脊柱力学与稳定性,改变传统椎板切除为椎板复位与固定;越来越多的神经外科医师用显微镜或内窥镜等微创技术切除颈椎腰椎椎间盘脱出症,疗效明显优于骨科传统肉眼下开放性减压手术。
随着术中导航精准定位及术中三维CT实时显像技术的推广应用,脊柱外科内固定与减压操作,更加准确安全,手术创伤更小、疗效更好、住院时间缩短,微创脊柱外科进入了崭新的时代。
毋容置疑,国内由于骨科大大早于神经外科的发展,加之神经外科也忽略了脊柱外科这一领地,这一长达近半个世纪的历史原因,造成了当今中国国内脊柱外科几乎由骨科一统江湖的局面。骨科学科自身的特点与骨科医生培训的模式,决定了骨科的手术风格,在对脊柱病变手术时难以对脊髓与神经做到最佳保护,因而很少达到最佳疗效。如何发展脊柱外科专业是每个神经外科医师所面临的严峻问题。
加强发展脊柱神经外科原因
脊柱外科手术主要用于:
1脊柱退行性病变,如颈椎病、腰椎病、椎管狭窄等,发病率高,占各种脊柱手术的80%以上;
2脊柱创伤;
3脊柱肿瘤;
4脊柱畸形。
脊柱外科手术的基本内容包括两个方面,即减压与固定。
减压入路主要包括:前、后方两种入路。后方减压包括全椎板切除、半椎板或部分椎板切除、椎板切开成形、椎间孔扩大等减压术式;前方减压包括椎间隙扩大椎间盘切除、椎体次全切除等脊髓与神经根减压。
不可否认传统开放式的减压加固定技术,确实解决了病人的很多痛苦;但也存在手术直接损伤大、治疗过度、住院时间长、并发症多、疗效差等问题。对脊髓及神经的减压不彻底,是疗效不佳的主要原因,手术操作不精细造成神经功能损伤是严重并发症的主要原因。
肉眼开放式减压往往加大了对正常脊柱及其附属结构的破坏,在一定程度上加大了对脊柱稳定性的破坏,因而,内固定几乎成为必须的治疗内容,又增加患者负担与风险。微创精准是当今脊柱外科发展的潮流,神经外科医师自身的培训具备了良好的显微外科技术,加上对脊髓脊柱、神经根的结构域生理比其它任何学科更加了解,因此,在开展脊柱外科技术存在明显的优势。
脊柱外科是典型跨学科的研究领域,既包含脊柱骨性结构、也包含脊髓中枢神经和脊神经结构。骨科医生对脊柱疾病的治疗基本上比较注重在脊柱生物力学结构、脊柱的稳定性方面考虑和内固定技术,较少留意脊髓、神经的保护与脊神经减压;而神经外科医生最擅长微创技术,对脊髓、神经的保护更有保障,在规范化内固定培训、术中导航辅助、术中机器人引导辅助下,各种脊髓与神经根减压、及其内固定技术,对神经外科医师非常容易推广。两大学科精诚合作,共同发展,将是脊柱病变患者的福音。因此,我国神经外科医师当自强,应虚心向骨科同道学习,向世界同道学习,积极发展脊柱神经外科的伟大事业。
目前,在欧美国家及我国港台,脊柱疾病大多归属神经外科,在许多大的神经外科中心,脊柱外科手术量占总手术量的30%〜40%,有的甚至占60%〜80%。在脊柱外科发展历程中不乏神经外科医生身影。国际脊柱神经外科发展的实践早已证明:神经外科医师是微创脊柱外科技术发展与传承的最佳代表。
建议与展望
纵观世界脊柱外科领域,神经外科医师在对脊柱脊髓疾病的诊疗方面存在明显优势,这些方面在欧美国家的临床医疗与研究早已被证实,他们对脊柱外科领域新技术开发应用做出了卓越的贡献。基于历史客观条件的限制,造成了我国神经外科住院医师的培训尚缺少对脊柱外科理论与操作技术的训练这一“瓶颈状态”。
目前我国绝大多数医院神经外科尚不能开展脊柱外科手术,只有少数较大的神经外科中心少数医生,在出国进修掌握了一些脊柱外科技术,在坚持不懈的努力,开展一些脊柱外科手术,却也并未得到广大神经外科医生的大力支持。为此,衷心希望:在神经外科医师住院医师培训项目上制定脊柱外科培训标准与规范,同时在管理层面上做出严格规定,并做好科普宣传,积极支持鼓励那些为发展脊柱神经外科的医师,在开展脊柱外科技术较成熟的神经外科中心建立全国联盟,共同培训神经外科住院医师,加强与港台及欧美神经外科交流与合作,力争早日与国际脊柱神经外科接轨,更好的服务于我国广大患者。
随着我国进入老龄化时代,退行性脊柱病变发病率愈来愈高;随着信息化与现代化的发展,发病年龄愈来愈年轻化;为此,安全、微创、高效的脊柱微创技术将是民众的迫切需求,我国神经外科医生应该有所作为,切莫错失发展良机。
腰椎间盘突出症是因椎间盘变性、纤维环破裂、髓核突出并刺激或压迫神经根、马尾神经所表现的一种综合征, 以腰及下肢痛为最主要的临床表现。腰椎间盘突出症是引起腰腿痛最常见的疾病。西方总发病率15.2%〜30%。据国家卫生部统计,我国腰椎病患者已突破2亿人,腰椎间盘突出症患者占仝国总人数的15.2%,多年来一直呈上升趋势,而且逐年以惊人的速度由中老年向青壮年扩展。
病例回放
男性患者,44岁。
主诉:右下肢疼痛麻木10月余。
查体:四肢肌力活动无明显受限,肌张力正常,右下肢针刺感觉减退,生理反射正常存在,病理征阴性。
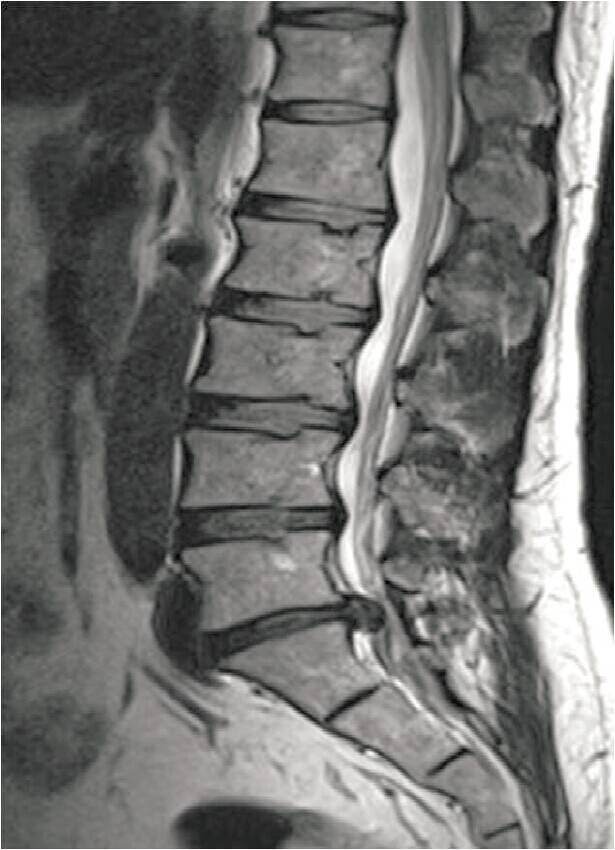
MRI: 腰5骶1 (L5〜S1)椎间盘突出。
诊断:椎间盘突出症(L5〜S1)。
手术:手术采用内镜微创椎间盘显微切除术腰5骶1 (L5〜S1)。俯卧位,腹部垫空,消毒铺单,插入定位针透视确定手术间隙,取棘突旁开1.5cm于病变侧做长约1.8cm的纵向切口切开,逐级套管扩张,安装手术通道。连接摄像及显示系统,调节焦距及手术视野。清除术野中黄韧带表面的软组织,显示上位椎体椎板的下缘及黄韧带,部分咬除上位椎体的椎板下缘及关节突的内侧缘和黄韧带。显露部分硬脊膜及神经根,神经剥离子探查神经根受压及粘连情况。神经根拉钩将神经根牵向内侧,显露突出的椎间盘组织。切开纤维环,髓核钳取出病变的髓核组织,枪钳扩大神经根管及狭窄的侧隐窝,小心仔细分离粘连的神经根,冲洗手术视野。
出院:症状明显改善,四肢肌力、肌张力正常,病理征阴性。
住院时间:3天
下图为:术前MRI L5~S1椎间盘突出
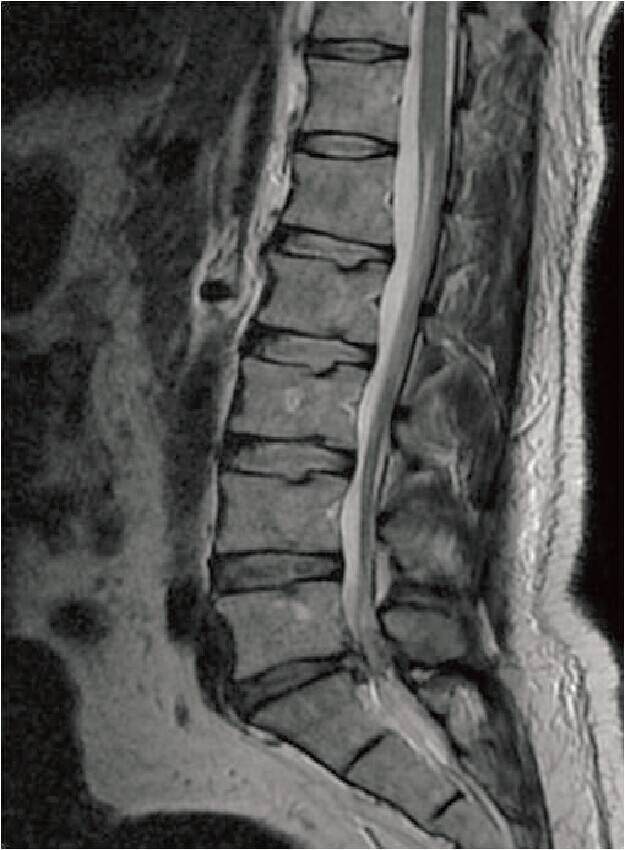
下图为:术后7天MRI L5~S1突出椎间盘被摘除
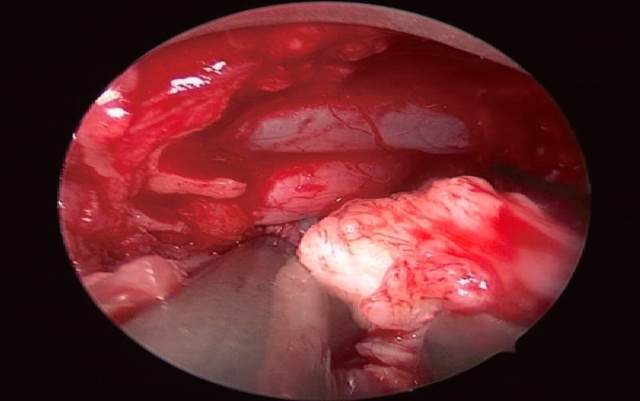
下图为:内镜下摘除突出的椎间盘
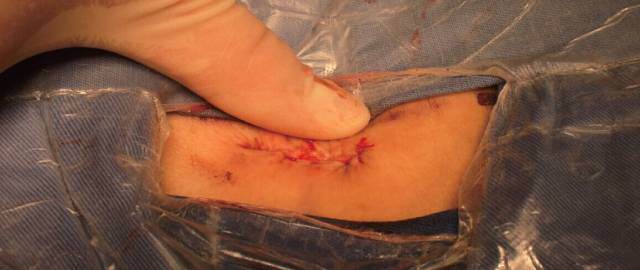
下图为:手术切口仅1cm
讨论
腰椎间盘突出患者的方式包括保守治疗、微创介入治疗以及开放性手术治疗,微创介入治疗越来越受重视和接受,脊柱内镜技术极大地推动了脊柱微创的进步。具有以下优势:1、手术全程在局麻下完成,患者全程清醒,既避免了麻醉的风险,又减少了神经根损伤的几率;2、患者皮肤切口不到1cm,创伤极小;3、不去除椎板,不破坏椎旁肌肉和韧带,对神经及椎管内结构干扰少,保留硬膜外脂肪,减少了术中出血和术后椎管内疤痕组织的形成,并降低了术后发生椎体不稳的可能;4、手术时间短,术后恢复快,缩短了住院时间,减轻了患者的经济负担;5、避免了开刀内固定后组织粘连导致的症状复发;6、与开刀手术相比有效率相当甚至更高,而且开刀手术疗效差的患者再次手术的风险和并发症明显增高;7、手术费用是开刀大手术的1/6〜1/3,减轻了患者的经济负担。
目前脊柱内镜包括椎间盘镜技术和椎间孔镜技术。1975年,Hijikata首先采用经皮穿刺腰椎间盘髓核摘除术。1982年,Schreiber首次将内镜应用于髓核摘除术,并称之为椎间盘镜(Discoscopy)。1997年Foley 和Smith首次描述应用后路显微内窥镜腰椎间盘切除术(Microendoscopic Discectomy,MED)治疗腰椎间盘突出症,具有创伤小、出血少、疗效好、恢复快、适应症广、能同时处理腰椎间盘突出和椎管狭窄等特点;自面世至今,虽然经过仅十余年,却彻底颠覆了传统的椎板减压、椎间盘摘除术在脊柱手术界数十年的统治,成为国际学术公认的主流微创技术。椎间孔镜技术于1999 年由美国 Anthony Yeung 教授首创(YESS技术),2002年德国脊柱外科学会主席 Thomas Hoog Land(汤姆.胡兰德)教授在YESS技术基础上予以发展,创新性的Thessys技术和相关的器械得到国际脊柱领域专家的广泛认同,已有超过千例手术的成功经验后才开始向全世界推广。椎间孔镜技术极大地补充了椎间盘镜的手术范围,两种方法互相补充,可处理大部分中、小范围的椎间盘突出。
虽然椎间盘镜和椎间孔镜各有优势,但是微创技术必然是外科手术的发展方向,目前国内同时开展两项技术的医院和科室相对较少,也没有正规的培训基地,北京清华长庚医院神经外科购置O-Arm,导航仪以及椎间盘镜和椎间孔镜,致力于建立国内首个脊柱内镜培训基地,为国内开展脊柱微创治疗提供技术支持平台。
背景
腰椎间盘突出症是典型跨学科的研究领域,既包含脊柱骨性结构、肌肉韧带组织、也包含脊髓中枢神经和脊神经结构。其治疗涉及神经外科、脊柱外科、疼痛科、中医理疗科以及康复科,相应的治疗方法总结起来包括四大类:传统保守治疗、镇痛治疗、微创介入治疗以及开放手术治疗。保守疗法的主要目的在于使突出的椎间盘部分还纳和受刺激的神经根的炎性水肿加速消退,从而减轻或解除神经根的压迫,使疼痛减轻或消退。镇痛治疗的理论基础在于正常脊神经根受机械压迫可能引起麻木及感觉丧失或运动减弱,但并不引起疼痛,而无菌性炎症反应才是引起患者脊神经根性疼痛的主要原因,通过局部神经阻滞治疗来阻断痛觉神经的传导通路,改善局部的血液循环,消除炎性反应,松解粘连组织,有利于髓核回纳复位。微创介入治疗方法较多,包括三氧、射频、内镜以及显微镜技术等,达到缓解椎间盘或骨质增生对神经的压迫目的。开放手术治疗的三大技术包括减压、内固定和融合,相应的衍生出各式各样的材料和方法。康复治疗在于促进神经损伤的修复、神经肌肉功能代偿,最大程度的恢复患者的生活自理能力,使其能重返家庭和工作岗位。四大类方法各有优势,本应团队性协助治疗,但中国的现状在于各个交叉学科间各自为政,缺乏相互学习及沟通,导致患者错误的导向性,甚至部分患者奔于寻求最佳治疗的途径上。
展望
目前,我国没有任何一家医院建立脊柱退行性病变系统化治疗中心,但国外已具有交叉学科间联合发展的趋势,为此,衷心希望:在神经外科医师住院医师培训项目上制定脊柱外科培训标准与规范,同时在管理层面上做出严格规定,并做好科普宣传,积极支持鼓励那些为发展脊柱神经外科的医师,在开展脊柱外科技术较成熟的神经外科中心建立全国联盟,共同培训神经外科住院医师,加强与港台及欧美神经外科交流与合作,力争早日与国际脊柱神经外科接轨,更好的服务于我国广大患者。因此,建立多学科交叉的系统化治疗团队,交叉学科间精诚合作,共同发展,将是脊柱病变患者的福音。
作者:北京清华长庚医院神经外科 王贵怀 孙振兴

北京清华长庚医院APP
快速挂号