
北京清华长庚医院12月10日电(通讯员 郭毅)近日,北京清华长庚医院副院长王劲教授带领神经外科医师,为一位重度颈动脉狭窄患者成功实施我院第一例显微颈动脉内膜剥脱术。
患者明阿姨,今年67岁,因有心脑血管病家族史,担心卒中进行体检发现右侧颈动脉重度狭窄,患者本人为预防脑卒中,手术意愿强烈,奔走于多家医院对病情及手术科室进行深入了解后,慕名来到北京清华长庚医院神经外科门诊就诊。该患者为无症状性颈动脉重度狭窄,神经外科术前为其进行了详细的心脑血管系统综合评估(MRI、CTA、心脑联合DSA、颅内外血管超声),并制定了周密的显微颈动脉内膜剥脱手术方案,通过有效的术中实时TCD、脑电图(EEG)、体感诱发电位(SSEP)多重监测精确判定阻断颈动脉后脑循环代偿充足,不需使用转流管技术,避免了盲目放置转流管增加血管内膜损伤、微栓子脱落的风险。王劲及神经外科副主任医师郭毅为患者实施了显微颈动脉内膜剥脱术,以娴熟的显微神经外科技术在手术显微镜下顺利快速的完成了动脉切开、斑块剥除及动脉缝合,由于显微缝合的优势,术中未使用补片,缩短了手术时间和减少了感染的风险。患者术后恢复良好,住院4天即顺利出院,对我院的服务态度和服务质量给予了高度评价。
颈动脉狭窄是导致脑卒中的常见病因之一,颈动脉内膜剥脱术(carotid endarterectomy,CEA)始于上世纪 50 年代,经过多年的发展及多项大规模随机对照研究CEA已成为治疗颈动脉狭窄、预防卒中的有效方法,美国每年约有十几万病人接受CEA手术,但该手术在我国开展较晚,且每年仅有约千余例手术,中国人近年来脑血管病发病率居高不下,该经典有效预防和治疗脑卒中方法却至今仍未被大众广泛接受。
国家卫计委脑卒中防治工程委员会今年发布了《中国颈动脉内膜剥脱术指导规范》,旨在规范、科学的开展该项手术。规范中明确指出,与肉眼下或手术放大镜下的 CEA 相比,显微颈动脉内膜剥脱术(Micro-CEA) 具有很多优势,首先,可以提供更为理想的手术光源和照明,尤其对于很高位病变手术的深部照明;其 次,显微镜下可以清晰地分辨出动脉壁各层与斑块的关系,使分离变得非常清晰和简便。第三,颈内动脉远端内膜的处理更为精细,在显微镜下,可以清楚地分辨斑块与正常内膜的移行部,锐性切断并修剪远端内膜,无需额外的钉缝,降低了术后血栓或夹层的可能;第四,在缝合过程中,针距更小,缝合更细致,且可以避免将外膜组织带入吻合缘,从而降低术后血栓或远期再狭窄的可能。由于设备及技术的原因,目前 Micro-CEA 仍仅限于神经外科医生。
由于CEA术中需要阻断颈动脉,术前的造影和超声均不能准确评估术中脑缺血代偿情况,因此术中推荐进行相应的监测,目的是明确脑血流在阻断和开放颈动脉时的变化,从而降低手术风险。有一些学者对所有病例均采用转流,但存在转流管损伤动脉内膜等风险;也有的学者对所有病例均不进行转流,代之以大幅度提升血压,但有证据表明,术中血压的大幅度变化可能造成患者心脏功能的损害,存在潜在的风险。因此需要术中实时动态评估脑循环缺血情况判断是否需要实施转流技术,目前主要的监测手段有经颅多普勒超声(transcranial Doppler,TCD)、残端压、脑电图(EEG)、诱发电位、颈静脉饱和度以及颈静脉乳酸水平等,尚无法确定哪一项特异性和准确性最好,因此我们术中给予TCD、EEG、SSEP多重监测,从血流到脑功能多角度全方位确保患者手术安全,在更好的监测手段出现之前,我们认为术中多重监测应为目前的标准监测方案。
目前北京清华长庚医院正在积极筹备京北心脑血管救治中心,该例患者的诊疗过程正是我院神经中心(神经外科、神经内科、神经介入、神经电生理)密切协作的完美体现。(编辑 黄莫琳)
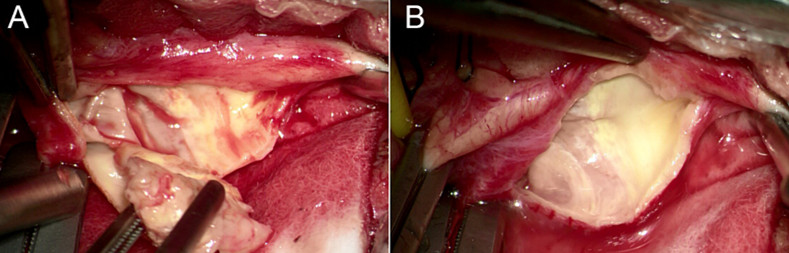
图1.显微镜下剥除颈动脉内膜斑块(A)及剥除斑块后光滑顺畅的管腔(B)
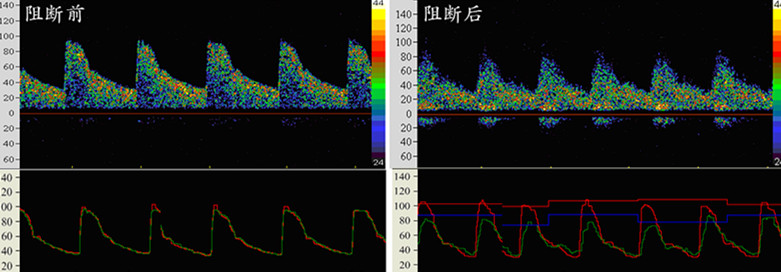
图2.TCD实时监测见阻断后血流仅轻度下降

图3. SSEP实时监测见阻断前后无明显变化

图4.脑电图实时监测见阻断前后无明显变化
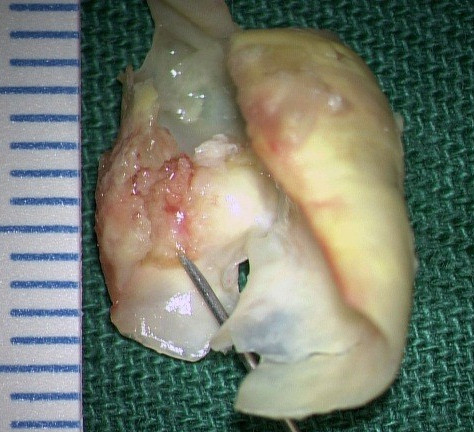
图5.明显钙化狭窄的颈动脉内膜斑块

北京清华长庚医院APP
快速挂号