
颈动脉狭窄与脑缺血性疾病特别是脑卒中(中风)有着十分密切的关系,30-50%的缺血性脑卒中是由颅外段颈动脉的狭窄性病变引起的。如果不加以治疗,颈动脉狭窄超过70%的症状性患者2年卒中发生率可高达26%。颈动脉狭窄临床上主要表现为脑和眼的缺血症状。病变累及大脑前循环供血动脉即颈总、颈内动脉者。可有头晕、头痛、晕厥、一过性黑蒙、失明等症状;但其典型临床症状为短暂脑缺血( transient ischemic attack,TIA),即一过性肢体无力和麻木,以及短暂性偏瘫发作。病变累及大脑后循环即椎动脉者可出现椎基底动脉缺血表现,如眩晕、晕厥和恶心等。严重者可发生卒中即脑梗塞。

颈动脉狭窄与脑中风的关系
影像学检查方法
目前,颈动脉狭窄常用的影像检查方法包括彩色血流多普勒超声( CFDS)、CTA(CT血管成像)、MRA(核磁血管成像)、DSA(数字减影血管造影)和血管内超声(IVUS)。除急诊患者以外,术前至少应进行以下两项影像检查以相互印证。
CFDS:包括实时声像图检查、多普勒血流动力学检查和三维血管成像检查等,能准确提供病变范围、狭窄程度、斑块性质、管壁厚度及血流速度等信息。但是,CFDS诊断结果受操作者的经验及设备情况等影响较大,适用于可疑颈动脉狭窄患者的筛查。
CTA:其最大优势在于能区分微细的密度对比度差异,在诊断血管壁钙化方面具有独特优势;但在管腔狭窄程度的判断上,与血管造影诊断的符合率仅为90%左右。
MRA:对颈动脉狭窄的诊断效果与CTA相似,对钙化的显像和判断方面较CTA差。我院与清华大学影像中心合作的颈动脉斑块扫描序列可评估颈动脉斑块性质,有利于指导进一步治疗,在国内外处于领先地位。
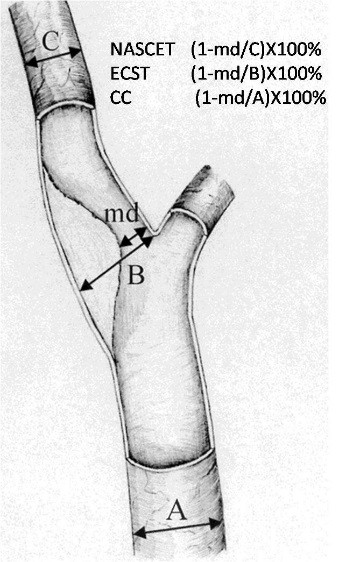
DSA:目前仍是诊断血管病变的“金标准”,能准确显示血管的狭窄程度和范围,是制定治疗方案的最终依据。在DSA上对颈动脉狭窄程度的测量和分级方法参照北美颈动脉外科研究学会( NASCET)标准。即狭窄率=(1- A/B)×100%(A:最狭窄处血管直径;B:狭窄远端正常颈内动脉直径)。狭窄程度分为轻度(狭窄率0~ 29%),中度(狭窄率30%~69%)和重度(狭窄率70%~99%)。
治疗方法和原则
治疗方法
颈动脉狭窄治疗目前大致分为三类:药物治疗、外科治疗、介入治疗。药物治疗以抗血小板治疗为主,结合降压、降脂以及降糖药物的治疗,可以延缓动脉硬化狭窄闭塞的发展。
传统手术治疗,即颈动脉内膜剥脱术(CEA),为治疗颈动脉狭窄的标准方法。大量的临床研究已经充分证明了颈动脉内膜剥脱手术对治疗重度颈动脉狭窄(狭窄>70%)或有“预警”信号的有症状的颈动脉狭窄,预防脑卒中重要价值和有效性。
动脉粥样硬化性颈动脉狭窄也可以直接选择支架植入术(CAS),该技术的优势明显:创伤小,恢复快,住院时间大为缩短,特别是伴有心肺血管疾病的高龄患者可以优先考虑该治疗措施,可以减少心肌梗死的发生。颈动脉狭窄行支架植入术中推荐使用脑保护装置( EPD),可以预防术中斑块的脱落。
适应症和禁忌症
根据2011年STROKE杂志颁布的颈动脉狭窄患者诊断治疗指南,颈动脉血管重建(包括CEA和CAS)的统一标准为:
•症状性颈动脉狭窄患者,无创影像学手段提示狭窄程度>70%或血管造影提示狭窄程度>50%时;
•无症状患者,颈动脉狭窄程度超过70%,且围手术期卒中和死亡率较低时,推荐行颈动脉内膜剥脱术(CEA);
•在老年患者中,尤其是血管条件不适合介入治疗的,建议首选CEA;
•2周之内的TIA或卒中,在没有禁忌症的情况下,建议早期血管重建。
•颈动脉狭窄的腔内治疗更适合以下情况:
•对于颈部条件不适合手术的患者,建议首选颈动脉支架术(CAS);
•外科手术无法解剖或解剖困难的部位:位于或高于C2平面;或低于锁骨平面;
•CEA术后再狭窄,尤其是发生了对侧声带麻痹者;
•既往颈部手术史,如颈廓清术等;
•放射性颈动脉狭窄;
•对于血管造影提示颈动脉狭窄60%、超声提示70%的无症状患者,可考虑行预防性CAS(IIb/B)
•对于有症状的患者,且颅内灌注扫描证实存在病变血管供血区域缺血的颈内动脉全程闭塞患者。
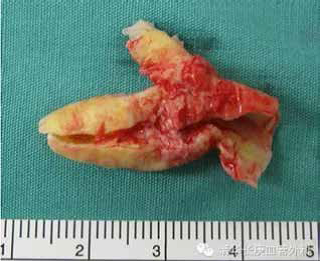
手术剥除的斑块
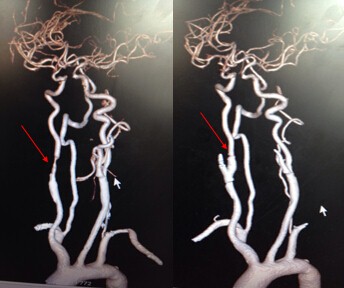
颈动脉内膜剥脱术(CEA)前后血管变化(红色箭头显示血管狭窄解除)
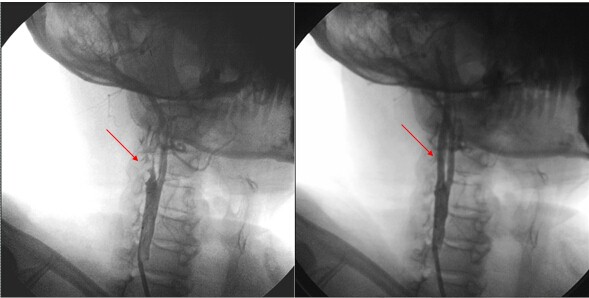
颈动脉支架术(CAS)前后血管变化(红色箭头显示血管狭窄处血流恢复)

北京清华长庚医院APP
快速挂号